Tout comprendre sur la Décision médicale partagée

Qu’est-ce que la DMP ?
Basée sur le respect du patient, la Décision médicale partagée (ou DMP¹), c’est permettre à chacun d’être acteur à part entière de sa prise en charge médicale.
En clair, la DMP permet au patient et aux professionnels de santé de décider ensemble. Véritable démarche collaborative, la DMP se met en œuvre dès que se présentent au moins deux options thérapeutiques « pour lesquelles le rapport bénéfice-risque peut sembler équivalent, ou dépend fortement des valeurs du patient et de sa famille, ou n’est pas bien mesurable » détaille le médecin généraliste Jean-Baptiste BLANC, dans son mémoire consacré à ce sujet.
Concrètement, cet échange avec le professionnel de santé intervient quand il devient nécessaire d’arbitrer entre deux traitements, en évaluant les potentiels effets indésirables ; ou bien d’opter pour des résultats à court ou à long terme ; ou encore d’estimer un risque de complications…
¹ à ne pas confondre avec le DMP - Dossier Médical Partagé
Quel est le cadre législatif de la DMP ?
En 1994, le code civil met en avant la notion de consentement du patient. Mais c’est dans la loi du 4 mars 2002 (" loi Kouchner "), Cette loi a permis d’officialiser la DMP en France, plaçant les médecins dans l’obligation de recevoir le « consentement libre et éclairé » des personnes qu’ils soignent.
En pratique, comment procède le médecin pour partager sa décision médicale ?
Votre médecin peut vous montrer des documents qui expliquent l’ensemble des solutions thérapeutiques et médicales. Ces supports étudiés vont être un complément à la consultation. Ils peuvent se présenter sous format papier, vidéo, multimédia interactif, etc.
Ainsi, l’Institut national du cancer (INCa) propose une série de « guides patients » dédiés à différentes formes de cancer. Destinés aux personnes qui viennent d’être diagnostiquées et à leurs proches, ils apportent des repères et des informations-clés, afin de faciliter les échanges avec les membres de l’équipe soignante.
Le dialogue peut aussi tout simplement s’appuyer sur des schémas, ou des dessins réalisés par votre médecin. Cela facilite votre compréhension et permet une co-décision.
Quels sont les avantages de la Décision médicale partagée ?
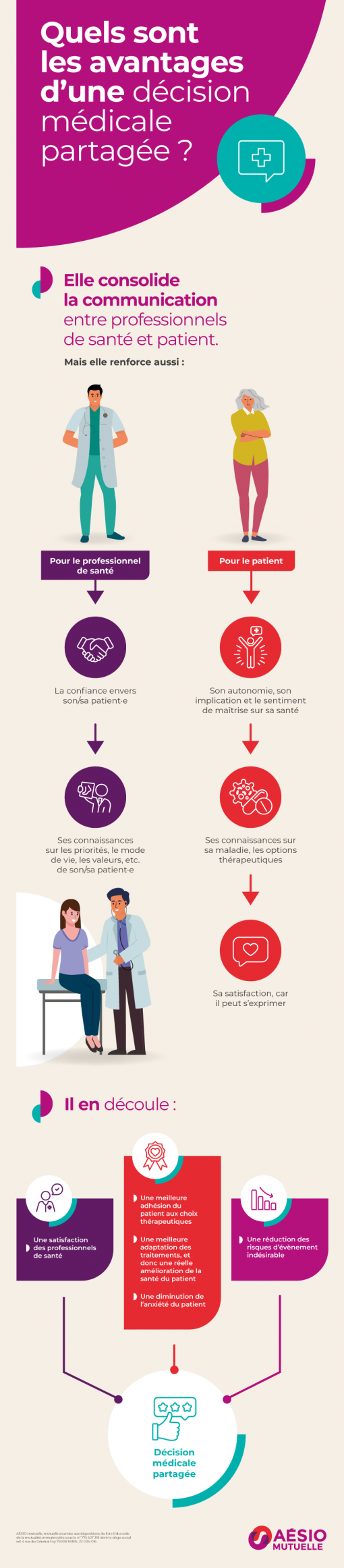
© AÉSIO mutuelle. Cliquez sur l'image pour l'agrandir
La DMP : informer, mais pas seulement
La Décision médicale partagée, c’est en réalité 2 étapes :
- Tout d’abord, l’échange d’informations : le partage de connaissances mutuelles, la discussion autour des différentes options existantes, mais également la connaissance de votre personne, les symptômes que vous ressentez, votre hygiène de vie, vos valeurs…
- C’est ensuite la décision commune, l’accord mutuel entre vous et le professionnel de santé sur les choix à accomplir.
Dans quelles situations la décision médicale pourra être partagée ?
- Dans le cadre de la prévention : vous pouvez choisir de participer ou non à un dépistage, tout en ayant connaissance des conséquences de votre décision.
- Pour un traitement : le médecin explique les effets secondaires de l’un et l’autre traitement, les taux de réussite, etc. Par exemple, dans le cas d’un cancer du sein, les informations apportées à la patiente lui permettront d’effectuer un choix éclairé entre une ablation du sein ou sa conservation, avec les risques de récidive afférents.
- Pour la surveillance et le suivi. Si vous êtes diabétique et que vous contrôlez vous-même votre taux de glycémie, vous serez suffisamment informé(e) pour réaliser les bons gestes, ou consulter votre médecin traitant en cas de problème.
La Décision médicale partagée est-elle toujours envisageable ?
Non, il arrive que la décision médicale ne puisse être partagée.
Elle s’impose quand il n’existe pas d’options multiples. Ainsi, si vous êtes victime d’un infarctus, vous serez nécessairement hospitalisé(e) en urgence, ou si vous vous cassez la jambe, votre tibia fracturé devra être immobilisé.
En conclusion, cette obligation du professionnel de santé peut permettre à chacun de véritablement devenir acteur de sa santé et (r)établir la confiance avec le corps médical.
---------------------
Serait-ce bientôt la fin de la médecine « paternaliste traditionnelle, dans laquelle le médecin sait ce qui est bon pour le patient et décide pour lui », comme le formule Jean-Baptiste BLANC ?